ГЛАВА 31. ГИСТОПАТОЛОГИЯ ПЕЧЕНИ
1. Во многих патоморфологических
заключениях говорится, что основная архитектоника печени (основные анатомические
структуры) не затронута, а затем приводится список имеющихся повреждений.
Что такое основная архитектоника?
К основным анатомическим
структурам (морфофункциональным единицам печени) относятся три обязательные
составляющие: портальные (воротные) тракты, тяжи гепатоцитов, а также синусоиды
и центральные вены. Портальные тракты включают междоль-ковые желчные протоки,
мелкие печеночные артерии, мелкие ветви воротной вены и фиброзную строму
с незначительным количеством мононуклеарных клеток. Дольки формируются
из однослойных тяжей (балок) гепатоцитов. Слой гепатоцитов, непосредственно
прилегающий к портальному тракту, называется замыкающей пластинкой. Клетки
печени разделяются синусоидами, выстланными эндотелиальными клетками и
клетками Купфера; последние выполняют функцию макрофагов. Центральные вены,
называемые также терминальными печеночными венулами, собирают кровь, протекающую
через печеночные дольки, и несут ее в более крупные печеночные вены.
2. Возможно ли неодинаковое
поражение частей одной дольки?
Да. При разных заболеваниях
преимущественно поражаются разные части печеночной дольки. Например, центральная
часть дольки хуже снабжается кислородом, поэтому при гипоксических состояниях
(печеночная недостаточность) возникает центролобулярный некроз гепатоцитов.
3. Что подразумевается
под нарушением печеночной архитектоники?
Обычно нарушение печеночной
архитектоники происходит за счет фиброза и одновременного образования регенеративных
узлов в печеночной ткани, что нарушает взаимосвязь между центральными венами,
портальными трактами и тяжами гепатоцитов.
4. Как охарактеризовать
степень фиброзных изменений печеночной ткани?
Патологоанатом обычно выявляет:
(1) распространенность фиброза, (2) количество коллагеновых волокон, (3)
наличие (или отсутствие) соединительно-тканных "мостиков" между различными
анатомическими структурами, например портальными трактами и центральными
венами (мостовидный фиброз), а также (4) нарушение (если таковое присутствует)
архитектоники печени (т. е. наличие цирротических изменений с формированием
регенеративных узлов).
5. Какие критерии позволяют
говорить о наличии цирроза печени?
О циррозе печени свидетельствуют
три критерия:
1. Фиброз.
2. Диффузные рубцовые изменения
печеночной ткани.
3. Узловая трансформация
архитектоники печени.
Очаговые рубцовые изменения
ткани печени (даже значительные и сопровождающиеся образованием регенеративных
узлов) нельзя назвать циррозом, поскольку этот процесс не является диффузным.
6. Всегда ли пункционная биопсия печени
тонкой иглой подтверждает диагноз цирроза?
Нет. Микронодулярный цирроз
(узлы
< 3 мм) возникает, как правило, вследствие поражения печени алкоголем
и равномерно захватывает всю печень, а регенеративные узелки хорошо видны
в биоптате. Макронодулярный цирроз (узлы > 3 мм) развивается у пациентов
с вирусным гепатитом и другими заболеваниями печени; регенеративные узлы
при этом распределяются неравномерно. Поэтому иногда даже у пациентов с
циррозом печени при биопсии обнаруживаются незначительные фиброзные изменения
и нормальные печеночные дольки. Отличительная особенность пункционной биопсии
состоит в том, что более мягкая печеночная ткань легче втягивается в иглу,
чем фиброзная, в результате чего в биоптате рубцовая ткань может быть представлена
в недостаточном количестве.
7. Какие типы повреждений клеток печени
могут быть представлены в биоптате, и каковы возможные их причины?
Специфическую этиологию повреждения
печени зачастую очень трудно определить. Этот факт свидетельствует о том,
что, хотя поражения печени наблюдаются при многих заболеваниях, типов повреждения
печеночных клеток и желчных протоков относительно мало, а значит, при различных
заболеваниях печени могут выявляться одинаковые гистологические типы повреждений.
Типы повреждений печеночных клеток
|
ТИП
|
ЭТИОЛОГИЯ
|
|
|
Жировая инфильтрация
|
Алкоголь,
ожирение, сахарный диабет, лекарственные препараты
|
|
|
Тельца Консилмана
(ацидофильные тельца)
|
Вирусный
гепатит, лекарственные препараты, неспецифические реакции
|
|
|
Тельца Мэллори
(гиалиновые)
|
Алкоголь,
ожирение, диабет, лекарственные препараты, болезнь Вильсона
|
|
|
Гидропические
изменения (баллонная дегенерация)
|
Вирусный
гепатит, лекарственные препараты, холестаз
|
|
|
Холестаз
|
Закупорка
или повреждение желчных протоков, лекарственные препараты, вирусный гепатит
|
|
|
Повреждение
междольковых протоков
|
Первичный
билиарный цирроз, первичный склерозирующий холангит, гепатит С
|
|
|
Очаговые
(ступенчатые) некрозы
|
Вирусный
гепатит, первичный билиарный цирроз печени, лекарственные препараты
|
|
|
Повышенное
отложение железа
|
Гемохроматоз,
трансфузии, гемолиз
|
|
|
Гранулемы
|
Туберкулез,
грибковые заболевания, лекарственные препараты
|
|
8. Что еще, кроме результатов
биопсии, необходимо для установления причины поражения печени?
Прежде всего тщательно собранный
анамнез. Лабораторная диагностика должна включать определение уровня ACT,
АЛТ, щелочной фосфатазы, гамма-глутамилтрансферазы, общего белка, билирубина,
железа в сыворотке крови, общей железосвязывающей способности крови, концентрации
в крови ферритина, а также, по показаниям, серологические тесты (для определения
инфекционной или аутоиммунной природы заболевания) и бактериальное исследование.
В число специальных лабораторных тестов входят количественное определение
содержания железа или меди в печени, определение уровней церулоплазмина
и а1-антитрипсина. Можно использовать также дополнительные инструментальные
методы исследования, такие как эндоскопическая ретроградная холангиопанкреатография
(ЭРХПГ), ультразвуковое исследование и компьютерная томография. Патоморфологические
исследования ни в коем случае не должны проводиться без тщательного клинического
обследования.
9. Чаще всего поражение
печени происходит в результате острого или хронического отравления алкоголем.
Опишите основные характерные черты легкого и тяжелого поражения.
При легком поражении печени
алкоголем отмечаются жировая инфильтрация гепа-тоцитов всей дольки и скопление
в их цитоплазме жировых макровезикул. В патологический процесс могут быть
вовлечены как небольшое количество клеток, так и практически все клетки
печени.
При более тяжелом остром
поражении печени ("алкогольном гепатите", или стеато-гепатите) наблюдаются
жировая трансформация гепатоцитов, скопление вокруг поврежденных клеток
нейтрофилов, появление в клетках телец Мэллори или алкогольного гиалина;
характерны также гидропическая дистрофия и некроз большинства сильно поврежденных
гепатоцитов.
10. Что такое гиалин?
Гиалин состоит из неоднородных
веревкообразных тяжей эозинофильных образований в цитоплазме гепатоцитов
и представляет собой скопление микрофиламентов. Несмотря на то что после
отказа от употребления алкоголя жировые включения и нейтрофильная инфильтрация
гепатоцитов исчезают достаточно быстро, гиалин может определяться в течение
6 недель.
11. Как прогрессируют
рубцовые изменения, вызванные алкогольным поражением печени?
У многих пациентов, злоупотребляющих
алкоголем, в первую очередь обнаруживаются рубцовые изменения вокруг центральных
вен и слабо выраженный фиброз вдоль синусоидов. Мостовидный фиброз соединяет
центральные вены и портальные тракты, а также расположенные рядом друг
с другом портальные тракты. У пациентов со сформировавшимся циррозом печени
большинство центральных вен облитерируются.
12. Алкогольный цирроз
печени — это микро- или макроузловое поражение?
Микроузловое, т. к. рубцовые
изменения захватывают всю печень относительно равномерно, а печеночные
дольки подразделяются на более мелкие части при формировании мостовидного
фиброза между портальными трактами и центральными венами. Полный отказ
от употребления алкоголя приводит к регенерации этих узелков и образованию
узлов размером > 3 мм; однако количество центральных вен и портальных трактов
в узлах при этом уменьшается. (Центральные вены и портальные зоны можно
обнаружить в некоторых узлах при макроузловом циррозе печени, например
у пациентов, цирроз печени у которых развился после вирусного гепатита.)
13. Иногда при биопсии
печени диагностируется "алкогольный гепатит", а больной категорически отрицает
употребление даже небольших количеств алкоголя. Существуют ли другие причины
схожего поражения печени?
В данном случае требуется
проведение дифференциальной диагностики. Термин "стеатогепатит" наилучшим
образом характеризует поражение печени, известное как "алкогольный гепатит".
Однако в настоящее время существует более 20 заболеваний, при которых в
гепатоцитах образуется гиалин, причем некоторые из них дают полную морфологическую
картину стеатогепатита. Для определения истинной причины поражения печени
необходимо учитывать как клинические, так и патоморфологические находки.
Частичный список заболеваний, при
которых гистологическая картина напоминает таковую при алкогольном гепатите
Ожирение
Сахарный диабет
Болезнь Вильсона
Передозировка витамина А
Лекарственные поражения (в т. ч. при
использовании глюкокортикоидных гормонов и амиодарона)
Длительно существующий холестаз (например
при первичном билиарном циррозе печени)
Наложение тощекишечно-подвздошного
анастомоза или "уменьшение" желудка в размерах при ожирении
Большинство из вышеперечисленных
заболеваний устанавливаются при тщательном сборе анамнеза; чаще всего диагностируются
ожирение или сахарный диабет. У таких пациентов патоморфологическая картина
иногда очень напоминает таковую при алкогольном поражении печени, включая
жировую дистрофию, наличие гиалина и Рубцовых изменений вдоль синусоидов
(см. рисунок). У пациентов в возрасте до 30 лет необходимо исключить болезнь
Вильсона, прибегнув к разнообразным лабораторным тестам и количественному
определению содержания меди в печеночной ткани. Гиалин может обнаруживаться
у больных с первичным билиарным циррозом печени (однако, как правило, только
в перипортальной области). Из лекарственных препаратов, вызывающих поражение
печени, наиболее опасен амиодарон, чей период полувыведения достигает 3
месяцев. Амиодарон способен привести к поражениям печени, несовместимым
с жизнью. Очень важно при диагностике установить факт приема лекарственных
и токсических веществ. Если все вероятные причины поражения печени (кроме
отравления алкоголем) исключены, следует учесть, что люди, злоупотребляющие
алкоголем, часто настойчиво скрывают свои пагубные привычки. Биопсия помогает
определить природу и степень поражения, однако поставить правильный диагноз
возможно только при наличии правильно собранного анамнеза.
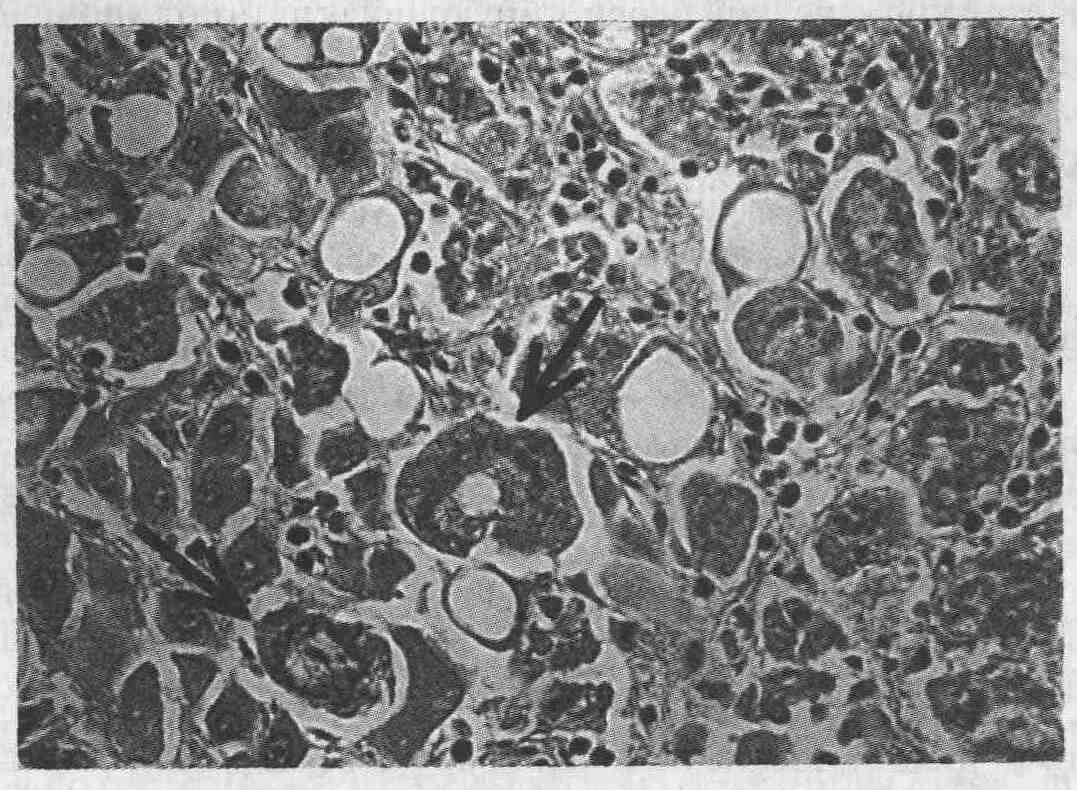
Скопления гиалина при алкогольном гепатите
(окрашивание гематоксилин-эозином)
14. Всем ли пациентам с вирусным гепатитом
необходимо проводить биопсию печени?
Нет. Как правило, диагноз
ставится на основании клинических данных и подтверждается серологически.
Поэтому в большинстве случаев в диагностике вирусного гепатита основная
роль отводится клиницисту, а не патоморфологу. Следует отметить, что в
настоящее время для диагностики гепатита С доступны самые высокочувствительные
серологические тесты.
Биопсия печени требуется
в том случае, когда: (1) дифференциальный диагноз не ограничивается заболеваниями,
для которых разработаны серологические тесты (гепатиты А, В, С и D); (2)
наличествует вторичный процесс; (3) врач пытается определить тяжесть имеющихся
поражений, длительность заболевания, активность процесса или степень обратимости
фиброза или цирроза печени.
15. Когда биопсия печени показана пациентам
с гепатитом А и когда — с гепатитом В и С?
Гепатит А не приводит
к развитию хронического заболевания печени, поэтому необходимость в проведении
биопсии возникает редко. Биопсия печени помогает дифференцировать выраженный
холестаз при гепатите А от закупорки крупного желчного протока, а также
определить, имеются ли у пациента мостовидные некрозы или редко встречающийся
молниеносный некроз гепатоцитов (хотя состояние большинства пациентов с
молниеносной печеночной недостаточностью, как правило, не позволяет выполнить
биопсию). Обычно при обнаружении у пациента антител против гепатита А класса
М нужда в биопсии отпадает.
У больных с гепатитом
В или С биопсию в течение 6 месяцев от начала заболевания назначают
с целью выявления очень тяжелого холестаза или тяжелого поражения печени.
В более поздние сроки (после 6 месяцев или одного года от начала заболевания)
биопсию выполняют, чтобы определить, сохраняется ли значительная активность
процесса и развивается ли фиброз, а также решить вопрос о целесообразности
необходимости терапии интерфероном.
16. Чем отличается хронический персистирующий
гепатит от хронического активного гепатита?
Эти термины заменены на "слабую"
и "умеренную или выраженную" активность хронического гепатита соответственно.
Слабое
хроническое поражение печени характеризуется незначительной инфильтрацией
печеночных долек и скоплением лимфоцитов преимущественно в портальных областях
с минимальными повреждениями замыкательных пластинок или вовсе без их повреждения.
При умеренной или выраженной активности хронического гепатита наблюдаются
более тяжелые воспалительные изменения, некроз большего числа гепатоцитов
и распространение воспаления за пределы портальных областей; при этом замыкательные
пластинки становятся нечеткими, а местами полностью разрушаются (появляются
так называемые ступенчатые некрозы). Основная задача патоморфолога — определить
наличие или отсутствие фиброза, мостовидных соединительно-тканных перемычек
между портальными трактами и цирроза печени. При помощи биопсии устанавливают
связь между поражением печени и вирусным гепатитом, а также уточняют активность,
тяжесть и обратимость имеющихся изменений.
17. Какие патоморфологические изменения
печени требуют лечения?
При выраженном фиброзе необходимо
остановить или хотя бы снизить активность воспалительного процесса. Основные
разногласия возникают при наличии легких и незначительных фиброзных изменений,
т. к. терапия при этом может оказаться неэффективной или недостаточно эффективной
и сопровождаться возникновением нежелательных побочных проявлений. При
тяжелых и средних изменениях больному показана повторная биопсия печени
с целью определения прогрессирования заболевания и действенности лечения.
18. Какова патоморфологическая картина
при гепатите В и С?
При активном гепатите картина
поражения печеночных долек аналогична таковой при остром гепатите. Упорядоченное
строение печеночных балок нарушается; при этом регенеративные балки захватывают
более одного слоя клеток. Возможны набухание (баллонная или гидропическая
дистрофия), дегенерация и некроз отдельных гепатоцитов (появляются так
называемые тельца Консилмана, или ацидофильные тельца), присоединение холестаза,
инфильтрация долек мононуклеарами (преимущественно лимфоцитами, см. рисунок
на с. 330). При тяжелых поражениях выявляются мостовидные некрозы между
центральными и портальными областями. Происходит также массивная инфильтрация
портальных областей лимфоцитами и плазматическими клетками.
19. Можно ли при гистологическом исследовании
спутать хронический вирусный гепатит с другими заболеваниями?
Гистологическая картина аутоиммунного
хронического активного гепатита очень напоминает таковую при хроническом
вирусном гепатите. Однако для аутоиммунного процесса характерно преобладание
плазмоцитарной инфильтрации; кроме того, существуют серологические тесты,
позволяющие поставить правильный диагноз. Определенными трудностями сопровождается
диагностика некоторых лекарственных поражений печени, первичного билиарного
цирроза печени, первичного склерозиру-ющего холангита и других заболеваний.
Иногда недостаточность агантитрипсина приводит к развитию ступенчатых
некрозов; однако в данном случае при окрашивании периодическим красителем
Шиффа с диастазой в цитоплазме гепатоцитов обнаруживаются многочисленные
красные глобулы.
20. Помогает ли биопсия печени дифференцировать
острый холестаз от хронического?
Вероятно, помогает. Диагностика
холестаза требует систематической оценки многих этиологических факторов,
к которым относятся: (1) повышенная продукция билирубина; (2) сниженная
экскреция билирубина; (3) повреждение клеток печени. Гемолиз эритроцитов
обычно вызывает лишь слабую гипербилирубинемию. Закупорку внепеченочных
желчных протоков, как правило, выявляют посредством других методов исследования
(не биопсии). Биопсия печени необходима только в неясных случаях, когда
диагноз невозможно определить на основании результатов клинического и рентгенологического
исследований.
Для постановки правильного
диагноза патоморфолог должен задать себе ряд вопросов, а именно:
1) Имеется ли у пациента
сопутствующее воспаление печени или это невоспалительный, функциональный
холестаз?
2) Не являются ли причиной
развития холестаза закупорка крупного желчного протока или воспаление междольковых
желчных протоков?
3) Не остались ли незамеченными
заболевания головки поджелудочной железы, ампулы фатерова соска или камень
в желчных протоках?
4) Не гепатит ли это?
5) Подтверждено ли отсутствие
у пациента вирусного поражения печени?
6) Нет ли у пациента контакта
с какими-либо токсическими веществами на работе или дома?
7) Все ли лекарства, принимаемые
больным, учтены?
8) Исключены ли причины,
вызывающие гранулематозное поражение печени?
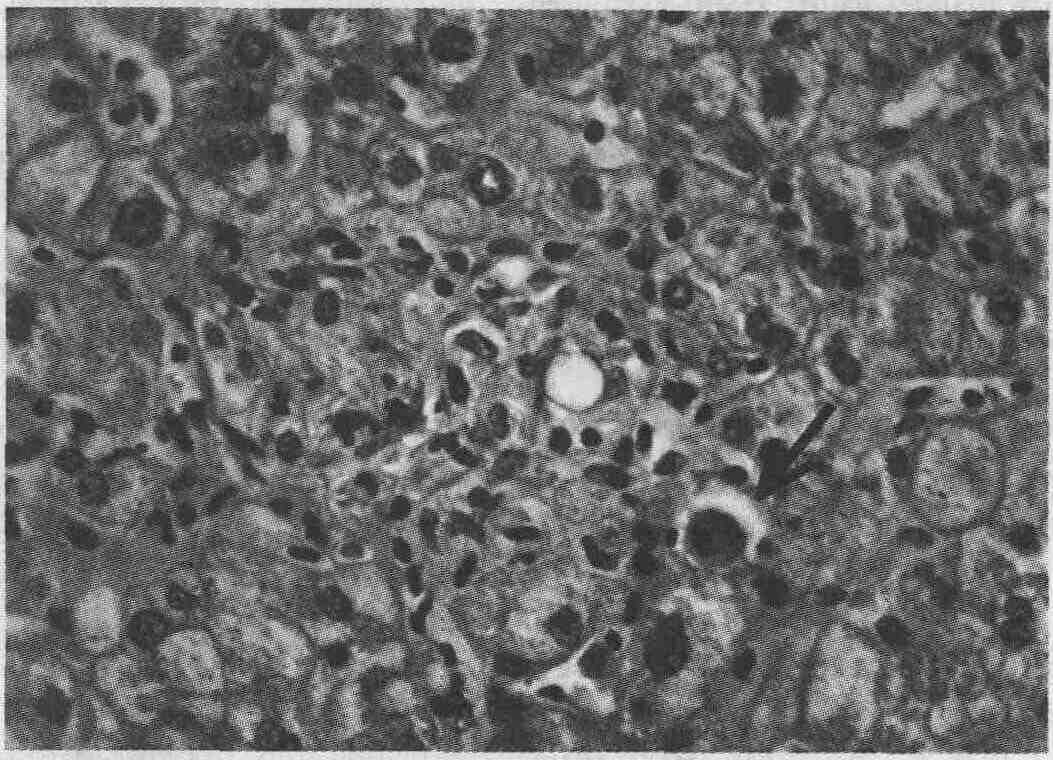
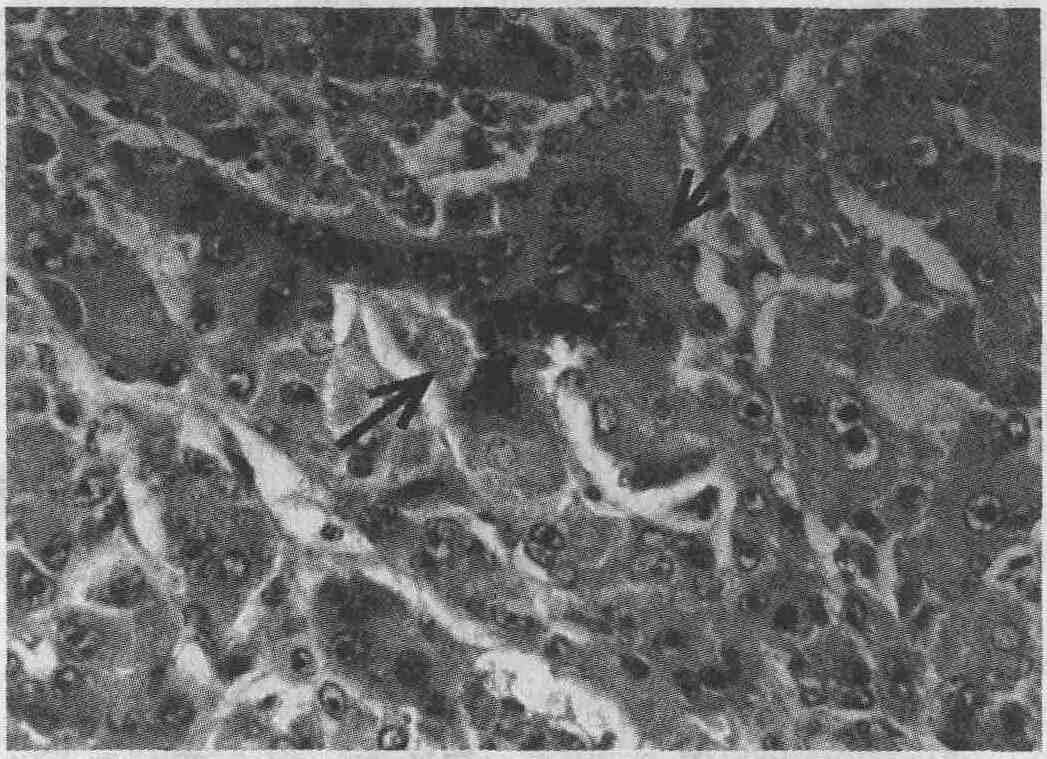
В биоптате пациента с лихорадкой неясного
генеза определяется картина гепатита с дезорганизацией гепатоцитов, лимфоцитарной
инфильтрацией и тельцами Консилмана (стрелка) (окраска ге-матоксилин-эозином)
21. Если на основании
тщательных клинических исследований причина повышения уровня печеночных
ферментов или холестаза не установлена, нередко этиологию заболевания объясняют
лекарственным или токсическим воздействием. Когда нужно выполнять биопсию
печени?
Биопсию печени проводят в
тех случаях, когда все другие диагностические возможности исчерпаны.
22. Какие патоморфологические
находки позволяют предположить наличие лекарственного или токсического
поражения печени?
Патоморфолог может посоветовать
клиницисту "искать токсичное лекарство" при обнаружении следующих трех
находок:
1. Выраженная жировая дистрофия
печени, чаще всего развивающаяся при токсическом поражении печени алкоголем.
2. Признаки реакции гиперчувствительности.
Гистологическая картина при этом напоминает таковую при вирусном гепатите
с выраженной эозинофильной инфильтрацией. Эозинофильная инфильтрация возможна
также при вирусном гепатите, болезнях соединительной ткани и некоторых
опухолях (обычно эозинофильные инфильтраты выявляются при болезни Ходжкина).
Однако когда эозинофильная инфильтрация становится ведущим признаком,
врач должен в первую очередь предположить лекарственное или токсическое
поражение печени (см. рисунок).
3. Гистологическая картина,
характеризующаяся множественными митозами, напоминает таковую при восстановлении
печени после одномоментного повреждения. Эти три признака свидетельствуют
об одиночном или кратковременном воздействии лекарственного или токсического
препарата, вызвавшего повреждение. В заключение отметим, что при отсутствии
других явных причин поражения печени к перечню возможных заболеваний следует
добавить гранулемы. Список вероятных причин составляют, основываясь на
тщательно собранном и неоднократно проверенном анамнезе. В дальнейшем патоморфолог
оценит, не привела ли одна из них к развитию существующих гистологических
изменений. Не исключено, что у патоморфолога возникнет необходимость в
изучении специальной литературы по данному вопросу.
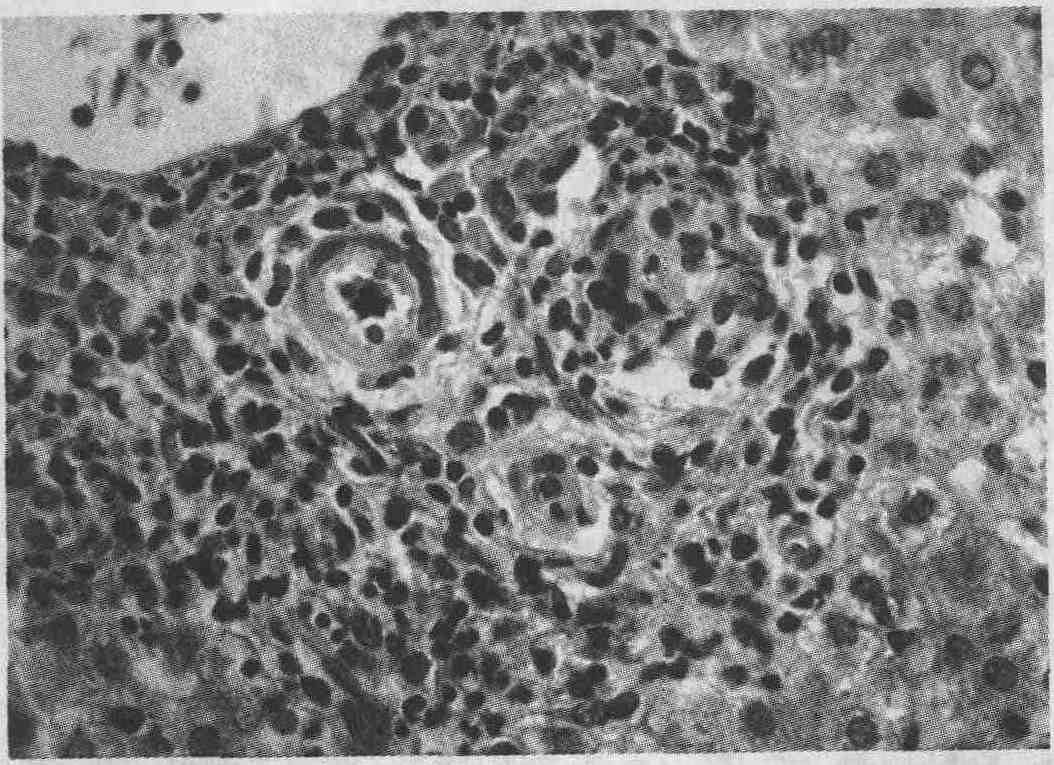
Гепатит, развившийся вследствие приема
нитрофурантоина, с выраженной эозинофильной инфильтрацией (окраска гематоксилин-эозином)
23. Что может показать биопсия печени
у больного с закупоркой крупного желчного протока, повышением уровня связанного
билирубина, камнями в желчных протоках (по данным ультразвукового исследования)
и клиническими признаками холангита?
В данном случае назначение
биопсии не оправдано. Если ее все же выполнили, в препарате обнаружатся
признаки холестаза в центральных отделах дольки, отек портальных трактов
и скопления нейтрофилов в строме портальных трактов, а также в эпителии
и просветах желчных протоков. Следует помнить, что нейтрофильная инфильтрация
отечной стромы портальных трактов свидетельствует о закупорке крупного
желчного протока, даже при отсутствии явного холангита.
24. В каких случаях диагностируется
первичный билиарный цирроз печени (ПБЦ)?
Предположить первичный билиарный
цирроз печени позволяют: (1) повышение уровня щелочной фосфатазы; (2) умеренное
повышение уровней сывороточных трансаминаз; (3) первоначально незначительная
гипербилирубинемия (или ее отсутствие); (4) наличие определенных клинических
симптомов, например кожного зуда. Диагноз становится ясным при выявлении
признаков повреждения эпителия желчных протоков (так называемых "цветущих"
повреждений желчных протоков) и антимитохондриальных антител в сыворотке
крови (см. рисунок).
В случае незначительного
повреждения эпителия желчных протоков и отсутствия антимитохондриальных
антител для принятия окончательного решения может потребоваться некоторое
время, а также повторная биопсия печени. К менее характерным признакам
первичного билиарного цирроза печени относятся "пенистые" макрофаги в портальных
областях, гранулемы, перипортальный холестаз и увеличение отложений меди
в перипортальных зонах. В первую очередь необходимо доказать тот факт,
что данные изменения обусловлены воспалением желчных протоков, входящих
в портальные триады, а не гепатитом. Незначительное повреждение желчных
протоков с признаками гепатита свидетельствует в пользу гепатита С. При
отсутствии у пациентов серологических вирусных маркеров и наличии признаков
хронического активного гепатита (которые могут напоминать картину при первичном
билиарном циррозе печени) задача становится более сложной. Изменения желчных
протоков при первичном билиарном циррозе печени носят очаговый характер
и могут быть пропущены при однократной биопсии печени.
Первичный билиарный цирроз с "цветущим"
поражением желчного протока (окраска гематоксилин-эозином)
25. Когда диагностируется
первичный склерозирующий холангит (ПСХ)?
Диагностировать первичный
склерозирующий холангит порой даже труднее, чем первичный билиарный цирроз
печени. Во-первых, необходимо решить, позволяют ли клинические признаки
предположить наличие у пациента первичного склерозирующего холангита и
есть ли у него сопутствующие воспалительные заболевания кишечника или симптомы
закупорки крупного желчного протока. Кроме того, требуется установить,
что имеющиеся изменения обусловлены поражением желчных протоков, а не гепатитом.
При первичном склерозирующем холангите происходит воспалительная инфильтрация
портальных областей (преимущественно мононуклеарами). В некоторых случаях
воспалительные изменения выражены сравнительно слабо, а поражение характеризуется
разрастанием соединительной ткани вокруг междрльковых желчных протоков,
образующей нечто вроде "сжимающих" колец. Редко фиброзная ткань образует
вокруг желчных протоков рисунок, напоминающий по виду луковичную шелуху.
В результате, количество желчных протоков уменьшается и развиваются портальный
фиброз или цирроз печени. Основная цель гистолога при интерпретации результатов
биопсии — выявить признаки первичного склерозирующего холангита и определить
показания к ЭРХПГ для подтверждения диагноза.
26. Что такое гранулема?
Гранулема — это четко (или
почти четко) ограниченное скопление гистиоцитов.
27. Какие из печеночных
проб позволяют заподозрить у пациентов гранулематоз-ное воспаление?
Гранулематозное воспаление
предполагают в тех случаях, когда уровень щелочной фосфатазы или гамма-глутамилтрансферазы
повышается в большей степени, чем уровень печеночных трансаминаз в сыворотке
крови.
28. Как определить, что
является причиной повышения уровня щелочной фосфатазы в сыворотке крови
— поражение печени или костей?
Щелочная фосфатаза костей
быстрее разрушается при повышении температуры, чем печеночная щелочная
фосфатаза, однако данный метод не позволяет точно разделить эти два изоэнзима.
Более простой и оперативный метод — определить, повысился ли одновременно
уровень гамма-глутамилтрансферазы, что свидетельствует в пользу поражения
печени.
29. Назовите причины гранулематозного
поражения печени.
Чаще всего таковыми являются
инфекционные заболевания, саркоидоз и лекарственные реакции. Однако иногда
гранулемы могут обнаруживаться также и при первичном билиарном циррозе
печени.
30. Исключается ли диагноз
инфекционного заболевания, если у пациента с лихорадкой неясного генеза
при окрашивании препарата на выявление грибов и кислотоустойчивых бацилл
получен отрицательный результат?
Нет, не исключается. Посев
этих микроорганизмов — более чувствительный метод, чем окрашивание препаратов
специальными красителями. При подозрении на инфекционное заболевание кусочек
печени должен быть доставлен в микробиологическую лабораторию с соблюдением
стерильных условий, но без фиксации; для гистологического исследования
срезы помещают в формалин.
31. Представляет ли трудности
идентификация кислотоустойчивых бацилл при биопсии печени?
У пациентов с туберкулезом
в биоптатах может обнаруживаться лишь незначительное количество Mycobacterium
tuberculosis. Как правило, окрашивание срезов дает отрицательные результаты,
а бактериальный посев — положительные. При поражении печени М. avium-intracellulary
больных
со СПИДом бациллы в биоптате обычно присутствуют в большом количестве;
при этом гранулемы ограничены менее четко, инфицированные гистиоциты расположены
слоями, а в клетках Купфера, расположенных вдоль синусоидов, выявляются
многочисленные микроорганизмы.
32. Имеют ли гранулемы, выявляемые при
саркоидозе, какие-либо характерные черты?
Нет. При саркоидозе образованию
гранулем обычно не сопутствует некроз гепатоци-тов, однако они могут быть
абсолютно идентичными инфекционным гранулемам. Диагностика саркоидоза требует
исключения других причин гранулематозного поражения печени и наличия соответствующей
клинической картины — поражения других органов, характерных клинических
и лабораторных признаков.
33. Как часто образование гранулем в
печени обусловлено применением лекарственных препаратов?
В одной трети случаев.
Некоторые лекарственные препараты,
способные вызывать формирование гранулем в печеночной ткани
Аллопуринол
Альфа-метилдопа
Карбамазепин
Дифенилгидантоин
Изониазид
Нитрофурантоин Фенилбутазон Прокаинамид
Хинидин Сульфаниламиды
34. Показана ли биопсия печени при большом
повышении уровня сывороточного фер-ритина и соотношения железо/железосвязывающая
способность сыворотки?
Да. Избыточное накопление
железа диагностируется при помощи гистологического исследования ткани печени.
35. Являются ли гистологические находки
характерными и достаточными для постановки диагноза наследственного гемохроматоза?
Характерными — да, достаточными
— нет. При наследственном гемохроматозе в гепатоцитах и, в меньшей степени,
в клетках Купфера и эпителия желчных протоков содержится повышенное количество
железа (окрашивающегося специальным красителем). На момент выполнения биопсии
печени сопутствующий фиброз у пациента может отсутствовать; не исключено
выявление мостовидного фиброза или цирроза печени. Степень накопления железа
количественно характеризуется от 1+ до 4+.
36. Если степень накопления железа составляет
4+, считается ли это достаточным доказательством наследственного гемохроматоза?
У некоторых пациентов отложения
железа в печени не так велики, как кажется при исследовании срезов, что
обнаруживается при сравнении результатов окрашивания и гистологического
исследования препаратов с количественным определением содержания железа
в печени, а также с результатами лечебных кровопусканий.
37. Какое заболевание трудно дифференцировать
от гемохроматоза?
Хроническое алкогольное поражение
печени. Чапмэн (Chapman) и Шерлок (Sherlock), проводившие исследования
в нескольких группах пациентов, предложили количественные границы содержания
железа, характеризующие норму, алкогольное поражение печени и гемохроматоз.
38. Как возраст пациента влияет на интерпретацию
результатов исследования количественного содержания железа в печени?
Среди пациентов с гемохроматозом
молодые люди, как правило, меньше "перегружены" железом, чем пожилые, а
содержание железа в печени менструирующих женщин ниже, чем у мужчин. Для
пациентов с генетическим гомозиготным гемохроматозом характерен НПЕ > 2,0;
при других заболеваниях, сопровождающихся избыточным накоплением железа,
включая алкогольное поражение печени, НП < 2,0.
39. Как выполняется количественная оценка
содержания железа в печени?
Только что полученный биоптат
печени (не менее 0,5 см в длину) помещают при помощи деревянного аппликатора
(но не металлических щипцов) в пластиковый контейнер и посылают (без фиксации)
в лабораторию. Иногда ткани заливают парафином. Определив количественное
содержание железа (в микромолях на грамм сухого веса печени), полученный
результат сравнивают с приведенными в литературе данными по гемохроматозу
для расчета индекса печеночного железа. Еще совсем недавно у некоторых
больных представлялось довольно трудным дифференцировать ге-мохроматоз
от алкогольного поражения печени (основываясь на содержании железа в печени).
Однако в настоящее время существуют дополнительные генетические тесты,
позволяющие провести дифференциальную диагностику. Поставить пациенту правильный
диагноз очень важно, поскольку гемохроматоз — одно из наиболее распространенных
генетических заболеваний, которое поддается лечению.
40. Какова роль биопсии печени в диагностике
опухолей?
Во-первых, необходимо правильно
осуществлять забор материала для гистологического исследования. При гистологическом
исследовании врач может подтвердить наличие метастатического поражения
печени при известной первичной опухоли. Как правило, метастатическая болезнь
не поддается лечению, поэтому точный диагноз следует ставить с использованием
минимально инвазивных методов исследования (игольная биопсия). В некоторых
случаях результаты биопсии с большой долей вероятности свидетельствуют
скорее о метастазах в печень, а первичная опухоль остается неизвестной.
В подобной ситуации патоморфологические находки помогают направлять дальнейшие
исследования клиницистов, однако идентифицировать первичную опухоль по
результатам игольной биопсии невозможно. Игольная биопсия позволяет диагностировать
или определять стадию злокачественных лимфом.
41. Какова роль биопсии в диагностике
первичных опухолей печени?
При наличии сосудистых опухолей
печени более предпочтительны рентгенологические методы исследования. Однако
существуют три типа новообразований печени, которые необходимо идентифицировать:
печеночно-клеточный рак, печеночно-клеточная аденома и очаговая узловая
гиперплазия. Каждое из этих заболеваний можно предположить, проанализировав
результаты патоморфологического исследования, но постановка окончательного
диагноза часто затруднена или невозможна без повторной, более обширной
биопсии или полного иссечения образования.
Обнаружить высокодифференцированный
печеночно-клеточный рак обычно несложно (см. рисунок). Низкодифференцированную
печеночно-клеточную карциному в немалом числе случаев нелегко отличить
от нормальной ткани печени или от регенеративных узлов при циррозе. Печеночно-клеточные
аденомы у женщин, принимающих пероральные контрацептивные препараты,
имеют характерную гистологическую картину, но иногда похожи на высокодифференцированные
печеночно-клеточные карциномы. Очаговая узловая гиперплазия представляет
собой локализованный, состоящий из долек узел гиперплазированных печеночных
клеток, окружающих центральный рубец. Это заболевание можно спутать с крупноузловым
циррозом печени при исследовании образцов, полученных посредством игольной
биопсии или даже клиновидной биопсии; поэтому для постановки окончательного
диагноза иногда требуется полное иссечение узла.
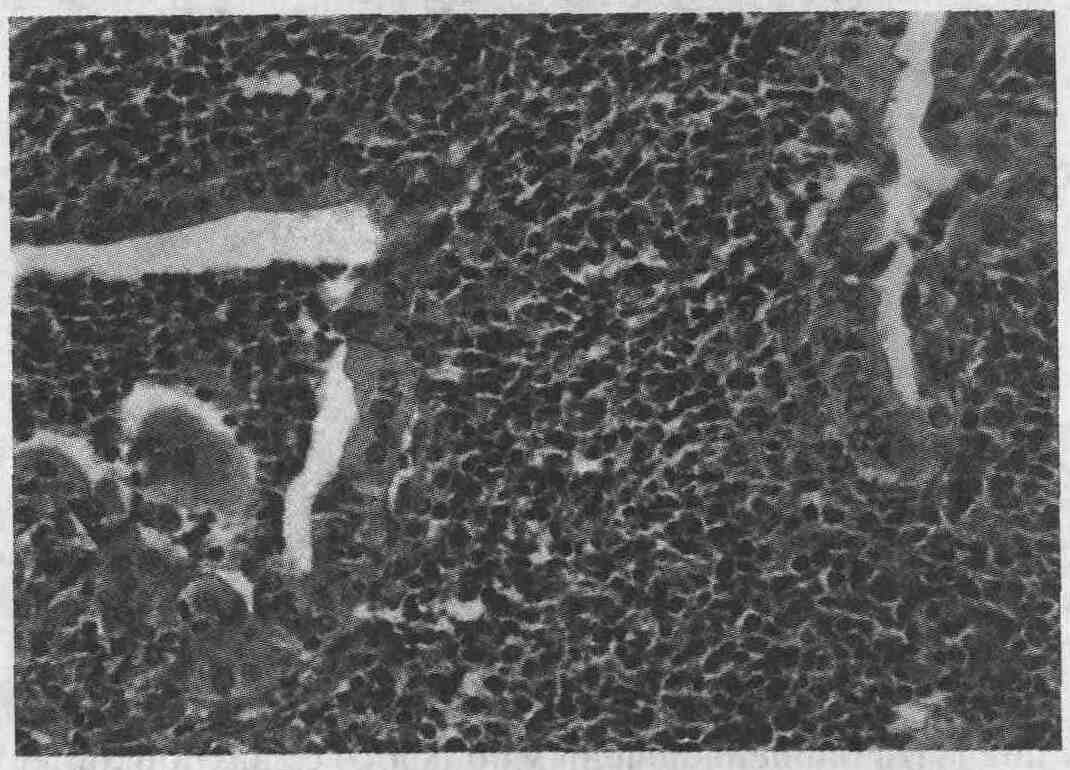
Гепатоцеллюлярная карцинома с выраженной
гигантской опухолевой клеткой (гематоксилин-эозин)
42. Помогают ли клинические
анализы классифицировать опухоли?
Большую помощь в уточнении
диагноза может оказать выявление значительного повышения уровня а-фетопротеина
в сыворотке крови при печеночно-клеточном раке (или соответствующих маркеров
при других опухолях).
43. При каких заболеваниях
печени интерпретация результатов биопсии требует участия патоморфолога,
специализирующегося на патологии печени?
Послать препараты эксперту
для экспресс-анализа значительно проще, чем привести на консультацию больного.
Поэтому некоторые редкие заболевания требуют обязательного участия в диагностическом
поиске соответствующего специалиста. Узкоспециализированной сфере принадлежит
детская патология. Некоторые заболевания, сопровождающиеся внепеченочным
и внутрипеченочным холестазом у детей, относятся к врожденным метаболическим
нарушениям; в данном случае целесообразно привлечение детского патоморфолога.
Прежде чем выполнить биопсию печени, нужно проконсультироваться со специалистом
и решить, действительно ли необходимо проведение гистологического исследования.
Пересадка печени в настоящее время выполняется все чаще и все более успешно,
однако общий патоморфолог не может охватить весь спектр заболеваний и оперативно
решить все диагностические вопросы. При некоторых сосудистых и кистозных
поражениях печени также требуются консультации специалистов. При лекарственных
или токсических поражениях печени порой не обойтись без нескольких специалистов.
Консультация соответствующего специалиста может быть показана пациентам
с повреждениями желчных протоков и опухолями.