ГЛАВА 41. НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ
КОЛИТ
1. Чем неспецифический
язвенный колит отличается от острого инфекционного колита?
Для неспецифического язвенного
колита характерно постепенное начало в течение нескольких недель с прогрессивно
увеличивающейся тяжестью диареи и возрастающим количеством крови и слизи
в стуле. Однако самым частым симптомом заболевания является длительное
существование диареи, начало которой напоминает по клинической картине
острую инфекционную диарею. Сигмоидоскопическая картина при неспецифическом
язвенном колите может не отличаться резко от таковой при острой инфекционной
диарее, вызванной Entamoeba histolytica, Campilobacterjejuni, Shigella,
Neisseria gonorrhoeas, Escherichia со/г. Однако гистологическая картина
при неспецифическом язвенном колите отличается от картины при инфекционном
колите. При язвенном колите наблюдаются деформация крипт и признаки хронического
воспаления. Но для окончательной верификации диагноза неспецифического
язвенного колита необходимо, чтобы бактериальный посев кала и исследования
его на наличие яиц и паразитов были отрицательными.
Инфекционные причины диареи, симулирующей
неспецифический язвенный колит
|
ВОЗБУДИТЕЛЬ
|
КЛИНИЧЕСКИЕ
ПРОЯВЛЕНИЯ
|
|
Shigella
Campylobacter Clostridium difficile
Neisseria gonorrhoeae Entamoeba
histolytica Chlamydia trachomatis Cytomegalovirus
|
Лихорадка,
дизентерия, бактериальный посев кала положительный Лихорадка, боли в животе,
бактериальный посев кала положительный Антибиотикотерапия в анамнезе, характерные
эндоскопические проявления, исследование клостридиального токсина Гомосексуалисты,
бактериальный посев кала положительный Серологические тесты, наличие в
кале яиц и паразитов Гомосексуалисты, серологические тесты, поражение лимфатических
узлов ВИЧ-положительный, результаты биопсии
|
2. Кто чаще всего заболевает
неспецифическим язвенным колитом?
Заболевание обычно впервые
проявляется в возрасте 20-30 лет. Второй пик заболеваемости приходится
на средний возраст, хотя иногда люди могут заболеть неспецифическим язвенным
колитом и в 80, и в 90 лет. Неспецифический язвенный колит с одинаковой
частотой встречается у мужчин и у женщин. Он чаще поражает белое население,
чем цветное, и среди белых в 2-5 раз чаще встречается у евреев, чем у не
евреев; его распространение зависит также от региона. В определении риска
заболеваемости язвенным колитом большое значение имеет наследственный фактор.
Примерно у 10 % больных неспецифическим язвенным колитом родственники первой
ступени страдают тем же заболеванием. (См. вопрос 5.)
3. Как неспецифический
язвенный колит распределяется по тяжести проявления заболевания?
Тяжесть течения неспецифического
язвенного колита зависит от обширности и выраженности поражения толстой
кишки. Язвенный колит может поражать только несколько сантиметров дистального
отдела прямой кишки, оставляя интактной толстую кишку на всем протяжении
от гребешковой линии до червеобразного отростка включительно, а может поражать
и любой другой участок толстой кишки на любом протяжении. Тяжесть заболевания
увеличивается при смещении участка поражения кишки от проксимальных отделов
к дистальным. Самым тяжелым заболеванием почти всегда является поражение
прямой кишки. Местное лечение при поражении прямой кишки может несколько
уменьшить тяжесть проявления заболевания.
Классификация форм неспецифического
язвенного колита
|
ТЯЖЕЛАЯ ФОРМА
|
МОЛНИЕНОСНАЯ
ФОРМА
|
|
Стул более
9 раз в сутки
|
Стул более
9 раз в сутки
|
|
Живот болезненный
при пальпации
|
Живот болезненный
при пальпации
|
|
Пульс более
100 ударов в минуту или температура тела больше 37,5 "С
|
Температура
тела выше 38С или расширение толстой кишки (более 6 см)
|
Из: Meyer, Sachar D. В., Goldbert J.
D., Janowitz H. D. Corticotropin vs hydrocortisone in the intravenous treatment
of ulcerative colitis: A prospective, randomized, double-blind clinical
trial. Gastroenterology, 85: 351-357, 1983, с разрешения авторов.
У пациентов с язвенным колитом,
ограниченным ректосигмоидным отделом толстой кишки, редко встречаются системные
проявления заболевания, такие как лихорадка, снижение массы тела, интоксикация,
тогда как при панколите системные проявления заболевания возникают практически
всегда.
Поражение кишки при неспецифическом
язвенном колите также может протекать совсем бессимптомно, но при этом
могут быть ярко выражены системные проявления заболевания. Так, при склерозирующем
холангите при гистологическом исследовании слизистой оболочки толстой кишки
обнаруживают язвенный колит, который никак не проявлял себя клинически.
С другой стороны, поражение кишки при язвенном колите с фульминантным (молниеносным)
течением может перерасти в такое опасное для жизни осложнение, как токсический
мегаколон.
4. Что может ожидать пациентов
с первым приступом язвенного колита в будущем?
Биндером (Binder) и соавт.
в Копенгагене было проведено проспективное популяци-онное исследование,
посвященное прогнозу заболевания при неспецифическом язвенном колите. В
первые годы заболевания приблизительно у 40 % пациентов ремиссия наблюдается
каждый год. В последующие три (со 2-го по 4-й) года у 40-50 % пациентов
возникает обострение заболевания каждый год, но эта цифра через 10 лет
снижается до 30 %. Примерно 20 % пациентов в течение 10 лет подвергаются
колон-эктомии и 30 % — в течение 25 лет. У приблизительно 1/4 пациентов
возникает только единичный эпизод заболевания. После 5 лет только у 1 %
пациентов сохраняется активная форма заболевания, и чем дольше пациент
находится в состоянии ремиссии, тем меньше вероятность возникновения впоследствии
обострений заболевания. Для поддержания ремиссии при неспецифическом язвенном
колите показана длительная профилактическая терапия 5-аминосалицилатами
(сульфасалазин, олсала-зин, мезаламин). В недавно проведенном исследовании
продемонстрировано, что аза-тиоприн эффективен для поддержания ремиссии
заболевания, достигнутой при проведении терапии стероидными гормонами и
азатиоприном. Сходный эффект аза-тиоприна при болезни Крона был продемонстрирован
15 лет назад О'Донохью (O'Donoghue) и соавт.
5. Передается ли неспецифический
язвенный колит по наследству?
Риск возникновения воспалительных
заболеваний кишки у родственников первой степени пациентов с неспецифическим
язвенным колитом
|
|
СИБСЫ, %
|
РОДИТЕЛИ,
%
|
ПОТОМКИ,
%
|
|
|
Евреи:
|
|
|
|
|
|
Язвенный
колит
|
4,6
|
4,1
|
7,4
|
|
|
Болезнь Крона
|
16,8
|
3,8
|
7,4
|
|
|
Не евреи:
|
|
|
|
|
|
Язвенный
колит
|
0,9
|
1,2
|
11,0
|
|
|
Болезнь Крона
|
7,0
|
4,8
|
0
|
|
Из: Yang H., McElreeC., Roth М-Р. etal.
Familial empiric risks for inflammatory bowel disease: Differences between
Jews and non-Jews. Gut, 34: 517-524, 1993, с разрешения авторов.
В таблице представлена степень
риска возникновения воспалительных заболеваний кишки (неспецифического
язвенного колита и болезни Крона) для родственников первой ступени пациентов
с неспецифическим язвенным колитом. Анализа данных риска возникновения
заболевания у людей отдельных этнических групп, не относящихся к евреям,
не производилось. Данные, приведенные здесь, должны рассматриваться как
предварительные. Однако Вы можете их использовать для беседы с Вашими пациентами.
6. Существует ли взаимосвязь
между курением и неспецифическим язвенным колитом? Следует ли пациентам
с неспецифическим язвенным колитом бросать курить?
Популяционные исследования,
проведенные во многих странах, выявили, что пациенты с неспецифическим
язвенным колитом курят меньше, чем пациенты в соответствующей контрольной
группе основной популяции. Риск развития язвенного колита у курильщиков
по сравнению с некурящими составляет приблизительно 40 %. Еще более интересно,
что у людей, куривших и бросивших курить, вероятность возникновения язвенного
колита примерно в 1,7 раза больше, чем у никогда не куривших людей. Имеются
многочисленные сообщения о том, что когда пациент с язвенным колитом, ранее
бросивший курить, возобновляет курение, его состояние улучшается. Активные
ингредиенты табачного дыма, влияющие на течение язвенного колита, выделены
не были. Однако последние клинические исследования применения никотинового
пластыря у пациентов, страдающих язвенным колитом, показали, что никотин
может играть определенную роль в течении заболевания.
Пациентам, у которых заболевание
началось после того, как они бросили курить, можно посоветовать возобновить
курение. Конечно, сначала надо использовать проверенные методы лечения.
Контрольные исследования применения никотиновых пластырей продемонстрировали
значительное симптоматическое улучшение в группе обследуемых пациентов,
но у большей части некурящих эта терапия вызвала нежелательные побочные
эффекты.
7. Как лучше всего лечить
пациентов с язвенным проктитом?
Язвенный проктит представляет
собой заболевание, ограниченное только прямой кишкой, которое не распространяется
выше 12-15 см от заднего прохода. Такая локализация заболевания лучше всего
поддается местному лечению, к которому относятся различные суппозитории,
пены и клизмы. Для местного лечения язвенного проктита с хорошим эффектом
применяются гидрокортизон и 5-аминосалицилаты.
Будесонид, патентованный
препарат для местного лечения, который на 100 % мета-болизируется в печени,
скоро поступит на американский рынок. Лучше всего раздраженной стенкой
прямой кишки переносится гидрокортизоновая пена (Cortifoam), которая применяется
в стандартной дозе 100 мг гидрокортизона на ночь. Также для местного лечения
пациентов с язвенным проктитом используется гидрокортизоновая клизма (Cortenema;
в дозе 100 мг гидрокортизона). Такая клизма очень эффективна, если удается
удерживать ее длительное время. Клизмы и суппозитории, содержащие 5-АСК
(Rowasa), применяются при стероидрезистентных язвенных проктитах, хотя
они очень дороги и иногда могут вызывать парадоксальное обострение заболевания.
Для поддержания ремиссии оральные 5-аминосалицилаты (сульфасалазин, мезала-мин,
олсалазин) и ректальные 5-аминосалицилаты следует принимать независимо
друг от друга.
У пациентов с часто повторяющимися
обострениями язвенного проктита и редкими случаями устойчивых к местной
терапии проктитов возникает необходимость в общем лечении, которое включает
пероральный прием преднизолона в дозе 40-60 мг ежедневно до достижения
ремиссии. Однако следует использовать все возможности местного лечения
язвенного проктита, прежде чем назначить преднизолон. Биддл (Biddle) и
соавт. сообщили о том, что длительное использование Rowasa на ночь (до
30-40 нед) у 80 % пациентов с резистентным проктитом привело к стойкой
ремиссии.
8. Какая тактика является
наилучшей для лечения обострений язвенного колита?
Начинать лечение необходимо
с 5-аминосалицилатов. Эти препараты следует отнести к препаратам выбора,
если состояние пациента не тяжелое, если пациент не принимал ранее этих
препаратов или при их приеме отмечался хороший эффект. При неспецифическом
язвенном колите легкой и средней степени тяжести такое лечение приводит
к ремиссии по крайней мере в 50 % случаев. Добавление преднизолона per
os
приводит к ремиссии в 90 % случаев. В дальнейшем при развитии новых
приступов заболевания эффект от такого лечения уже хуже. Сульфасалазин
следует назначать 3-5 дней в дробных дозах по 3-5 г ежедневно. Чтобы уменьшить
тошноту, необходимо начинать введение сульфасалазина с небольших доз, постепенно
их увеличивая. У пациентов с высокой чувствительностью к сульфапрепаратам
или не переносящих сульфасалазин по другим причинам следует применять олсалазин
(до 4 г в день) или мезаламин до 4,8 г в день.
9. В каких случаях для
лечения язвенного колита применяют преднизолон?
Преднизолон назначают в начальной
дозе 40-60 мг в день, если при лечении 5-ами-носалицилатами в течение 1-2
нед отсутствует заметное улучшение состояния пациентов. Такие высокие дозы
преднизолона следует использовать до тех пор, пока улучшение не достигнет
своего плато или не наступит полная ремиссия. При этом у пациентов, у которых
отмечается хороший эффект от такого лечения, дозу преднизолона следует
уменьшить до 5 мг в неделю и параллельно продолжать (или начинать) принимать
5-аминосалицилаты. У пациентов с недостаточным эффектом от лечения сте-роидными
гормонами проводится постепенная отмена преднизолона в течение нескольких
недель или месяцев. При этом, пока дозу преднизолона снижают, прием 5-аминосалицилатов
следует продолжать в терапевтических дозах. Пациентам с заболеванием средней
тяжести необходимо назначить преднизолон per os, как это было описано
выше, или госпитализировать их для проведения парентеральной стероидной
терапии в зависимости от их состояния. На тяжесть заболевания и необходимость
госпитализации в стационар указывают следующие признаки: диарея более 10
раз в день, болезненность живота при пальпации, парез кишки, лихорадка,
тахикардия, анемия и лейкоцитоз. При парентеральной стероидной терапии
применяются внутривенное введение гидрокортизона в дозе 300-400 мг в день
или ме-тилпреднизолона в дозе 40-60 мг в день. При этом препараты лучше
всего вводить в виде продолжительных инфузий, а не дробно. Пациентов, которые
уже получали сте-роидную терапию (в прошлом месяце), лучше всего лечить
с помощью внутривенного введения АКТГ в дозе 80-120 ЕД/сут. У голодных
пациентов и при отсутствии у них пареза кишки следует применять бесшлаковую
диету, которая обеспечит организм жирными кислотами с короткой цепочкой,
которые являются более предпочтительными для толстой кишки в качестве метаболического
топлива.
10. Какова должна быть
тактика врачей в тех случаях, когда состояние пациента, несмотря на проводимую
медикаментозную терапию, ухудшается?
Если в течение 5-7 дней лечения
состояние пациентов не улучшается, при проводимых дважды в день осмотрах
выявляются клинические признаки утяжеления заболевания, наблюдается ухудшение
лабораторных показателей или при проводимой ежедневно рентгеноскопии отмечается
увеличение дилатации толстой кишки, показана экстренная колэктомия. Возникновение
газовой тени в виде "ряби", или "булыжной мостовой", при рентгеноскопии
живота указывает на пенетрацию язвы в мышечный слой стенки кишки и угрожающую
перфорацию (см. рисунок). Пациенты с молниеносным тяжелым колитом обязательно
должны быть осмотрены хирургом и терапевтом. Применение высоких доз стероидных
гормонов внутривенно свыше
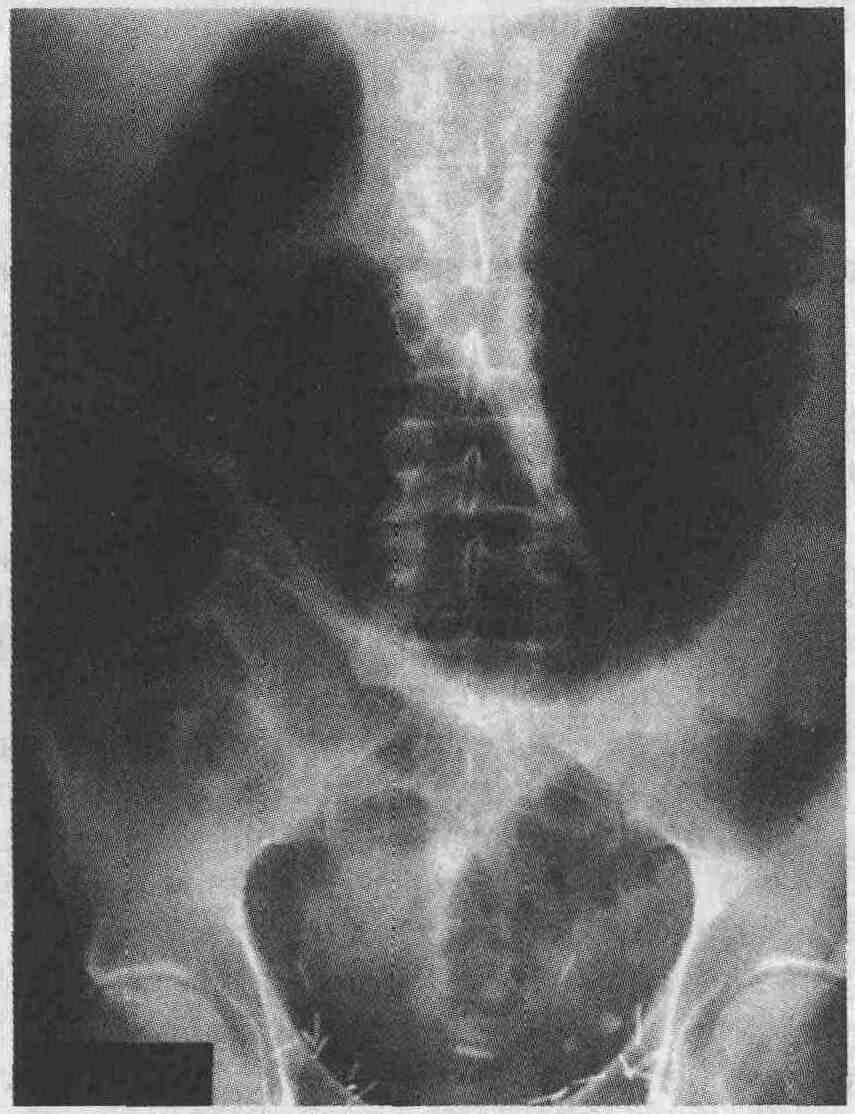
На рентгенограмме видны дилатация поперечной
ободочной кишки и тень газа в виде "булыжной мостовой", наиболее четко
проявляющаяся по краям тени
10 дней не имеет значительных
преимуществ и приводит к увеличению риска развития осложнений. Назначение
таким пациентам циклоспорина может уберечь их от колэктомии, хотя циклоспорин
пока еще проходит клинические испытания и его следует применять только
при наличии значительного опыта работы с этим препаратом. Если у пациентов,
находящихся в тяжелом состоянии, на фоне внутривенного введения стероидных
гормонов прекращаются кровотечение, боли в животе, диарея, вновь появляется
аппетит и улучшаются лабораторные показатели, можно переходить на пероральный
прием преднизолона и 5-аминосалицилатов. Для того чтобы избежать резкого
изменения концентрации препаратов в организме, что может привести к ухудшению
состояния здоровья, в течение одного дня можно сочетать пероральное и внутривенное
введение стероидных гормонов. Доза преднизолона должна снижаться постепенно
с недельным интервалом (60-40-30-25-20-17,5-15-12,5-10-7,5-5-2,5-0 мг).
11. Как можно предотвратить
обострение неспецифического язвенного колита?
Многими проспективными контролируемыми
исследованиями документально подтверждена эффективность использования 5-аминосалицилатов
для поддержания ремиссии при неспецифическом язвенном колите. Эффективность
сульфасалазина в дозе 2 г в день для профилактики рецидива заболевания
проявляется даже по прошествии целого года с момента обострения. Для снижения
частоты рецидивов у пациентов с хроническим неспецифическим язвенным колитом
показано назначение олса-лазина (1-3 г в день), мезаламина (Asacol, 0,8-4,8
г в день) или Pentasa (1,5-4 г в день). Пациентам, не имеющим аллергии
к сульфасодержащим препаратам и не обладающим толерантностью к ним, предпочтительнее
назначать сульфасалазин, потому что он дешевле, чем другие более новые
препараты из этой группы. Недавно проведенные проспективные контролируемые
исследования показали, что длительное использование азатиоприна эффективно
для предотвращения развития обострений колита у тех пациентов, у которых
ремиссия была достигнута при использовании сочетания преднизолона и азатиоприна.
12. В каких случаях пациенты
с неспецифическим язвенным колитом нуждаются в госпитализации?
Пациентов с тяжелым неспецифическим
язвенным колитом (см. вопрос 3) необходимо госпитализировать для консервативного
лечения с использованием парентерального введения стероидных гормонов или
для хирургического вмешательства. Выраженная болезненность при пальпации
живота у пациентов, чей живот до сих пор оставался безболезненным, может
быть признаком того, что поражение кишки стало трансмуральным. В то же
время при более легком течении заболевания у пациентов, у которых сохранился
аппетит, нет нарушения жизненно важных функций организма, живот при пальпации
безболезненный и отсутствует лейкоцитоз, нет показаний для госпитализации
в стационар. Эти пациенты могут безопасно лечиться дома с ежедневными осмотрами
врачом.
13. Что является показанием
для выполнения колэктомии?
При остром неспецифическом
язвенном колите отсутствие объективного улучшения после 5-7 дней интенсивной
терапии высокими дозами стероидных гормонов является показанием для оперативного
лечения. При этом состояние больного может не ухудшаться, но важно то,
что при проведении интенсивного лечения нет никакого положительного эффекта.
Перфорация толстой кишки увеличивает риск наступления летального исхода
после колэктомии по крайней мере в 4 раза. Показанием для выполнения колэктомии
является также прогрессирующая дилатация поперечной и восходящей ободочной
кишки (по данным ежедневной рентгеноскопии), а также появление симптома
"булыжной мостовой", характеризующего пенетрацию язв. В таких случаях при
прогрессирующей дилатации толстой кишки диарея может уменьшаться. Реже
показанием для выполнения является наличие тяжелого, не прекращающегося
кровотечения, при котором чаще всего бывает необходима тотальная колэк-томия,
включая прямую кишку.
Часто приходится выполнять
колэктомию у гормональнозависимых или гормональнорезистентных пациентов
с 8-10-летней продолжительностью заболевания, так как у них впоследствии
повышается риск развития рака толстой кишки. Почти все такие пациенты после
операции чувствуют себя значительно лучше, одновременно избавившись и от
пораженной толстой кишки, и от необходимости принимать стероид-ные гормоны.
14. Могут ли иммуносупрессанты
при неспецифическом язвенном колите помочь избежать оперативного лечения?
Иммуносупрессанты азатиоприн
и меркаптопурин более широко используются для лечения болезни Крона, а
не неспецифического язвенного колита. Сейчас стали появляться единичные
сообщения о применении этих препаратов для лечения язвенного колита. Проспективные
клинические исследования показали, что азатиоприн эффективен для поддержания
ремиссии при язвенном колите, достигнутой при использовании этого препарата.
Чаще всего азатиоприн применяют в случаях гормонально-резистентного и гормональнозависимого
неспецифического язвенного колита, ограниченного ректосигмоидным отделом
толстой кишки. Существует мнение, что его использование позволяет уменьшить
дозу стероидных гормонов и продолжительность их приема. Для азатиоприна
и 6-меркаптопурина характерно проявление положительного эффекта только
через 1-4 мес от начала их приема, поэтому при тяжелом или молниеносном
течении заболевания их прием нецелесообразен. Существует мнение, что у
этих препаратов имеется определенный онкогенный потенциал, однако при широком
их использовании при аутоиммунных заболеваниях не отмечено явного повышения
развития злокачественных опухолей.
В последнее время считается,
что циклоспорин нередко помогает избавить пациентов с тяжелым колитом от
неминуемой колэктомии. Его использование в такой ситуации необходимо сочетать
с постоянным контролем концентрации препарата в крови и внимательным наблюдением
терапевта и хирурга за состоянием пациента.
15. Насколько эффективна
тотальная колэктомия с низведением кишки и формированием подвздошно-прямокишечного
кармана по сравнению с наложением илеостомии?
Тотальная колэктомия с формированием
подвздошно-прямокишечного кармана является операцией выбора у молодых пациентов
с молниеносным течением неспецифического язвенного колита, резистентного
к консервативной терапии. Смертность в результате такой операции в большинстве
клиник составляет менее 1 %, а в клинике Мэйо (Мауо) - 0,015 %. Среди осложнений
этой операции чаще всего встречается воспаление сформированного кармана.
По последним данным, его частота достигает 50 % и значительно увеличивает
продолжительность послеоперационного периода. Однако это осложнение бывает
персистирующим, устойчивым к медикаментозному лечению не более чем у 10
% пациентов. Релапаротомия для устранения кармана и наложения илеостомы
требуется менее чем у 3 % пациентов.
Осложнения, возникающие после операции
низведения кишки с формированием подвздошно-прямокишечного кармана
|
ОСЛОЖНЕНИЯ
|
ЧАСТОТА,
%
|
|
|
Кишечная
непроходимость:
|
|
|
|
После формирования
кармана
|
13
|
|
|
После устранения
илеостомии
|
9
|
|
|
Тазовый перитонит
|
5
|
|
|
Нагноение
операционной раны
|
3
|
|
|
Несостоятельность
межкишечного анастомоза
|
2
|
|
|
Стриктура
в области межкишечного анастомоза
|
5
|
|
|
Воспаление
подвздошно-прямокишечного кармана
|
31
|
|
Из: Pemberton J. H., Kelly К. A., Beart
R. W. Jr. et al. Heal pouch-anal anastomosis for chronic ulcerative colitis:
Long-term results. Ann. Surg., 206: 504-513, 1987, с разрешения авторов.
В целом функциональный результат
операции с формированием подвздошно-прямокишечного кармана очень хороший.
Частота стула у пациентов моложе 50 лет после операции составляет в среднем
6 раз в день: в дневное время у 33 % женщин и 14 % мужчин, в ночное время
у 56 % женщин и 44 % мужчин. Более 80 % пациентов вполне удовлетворены
результатами операции и почти никто из них не хотел бы возвращаться к абдоминальной
илеостомии.
Для пациентов старше 50
лет, которые хотели бы как можно быстрее поправиться и вернуться к нормальной
жизни, но для которых не так важен внешний вид их тела, операцией выбора
является илеостомия по Бруку (Brooke). Эта операция отличается высокой
эффективностью и малым количеством осложнений. Также эта операция показана
пациентам с тяжелыми сопутствующими заболеваниями.
16. Насколько велик риск
развития рака толстой кишки при неспецифическом язвенном колите?
По имеющимся данным, риск
развития рака толстой кишки у пациентов с неспецифическим язвенным колитом
увеличивается на 50 % и более в течение 20 лет заболевания. Эта цифра зависит
от продолжительности заболевания и тяжести и обширности поражения кишки.
Если поражение не распространяется проксимальнее селезеночного изгиба ободочной
кишки, риск развития рака гораздо ниже, чем при панко-лите. Считается,
что рак толстой кишки при левостороннем ее поражении развивается в среднем
на десять лет позже, чем при панколите.
Наиболее точная оценка риска
развития рака толстой кишки при неспецифическом язвенном колите была дана
на материале популяционного европейского исследования, опубликованного
в Копенгагене. Оно было основано на динамическом наблюдении пациентов с
неспецифическим язвенным колитом (охват — 99,9 %) в среднем в течение 11,7
лет. Было выявлено, что совокупный риск развития рака толстой кишки за
25 лет болезни составляет 3,1 %, но он не отличается от такового в соответствующей
популяции. Следует отметить, что совокупная частота выполнения колэктомии
в этой популяции составляет 32,4 % за 25 лет.
17. Существует ли какая-либо
другая возможность снижения вероятности развития рака толстой кишки, кроме
выполнения резекции толстой кишки или тотальной колэктомии?
На этот счет существуют различные
мнения, но большинство гастроэнтерологов в США считают, что наилучшим способом
избежать инкурабельного рака толстой кишки у пациентов с неспецифическим
язвенным колитом является проведение регулярных контрольных колоноскопий
с множественными биопсиями слизистой оболочки. При исследовании, проведенном
в Lahey Clinic, было установлено, что если в начале наблюдения во время
биопсии у пациента с неспецифическим язвенным колитом обнаруживается высоко-
или низкодифференцированная дисплазия, то при следующей контрольной биопсии
в большом количестве случаев (у 7 из 18 пациентов) выявляется рак. В связи
с этим в настоящее время существуют рекомендации в случае обнаружения дисплазии
при первой колоноскопий сразу выполнять колэк-томию. Выявление дисплазии
при колоноскопических осмотрах не сразу обычно связывают с риском обнаружения
рака при дальнейшем обследовании, хотя среди 213 обследованных пациентов
было 6 таких случаев. Наконец, среди 175 пациентов, у которых во время
колоноскопий была выявлена дисплазия, у 2 развился рак, но они по разным
причинам выпали из программы динамического наблюдения еще до обнаружения
рака. На основе этого исследования можно сделать несколько важных выводов:
1. Регулярное колоноскопическое
наблюдение не может абсолютно гарантировать предотвращение развития рака
толстой кишки.
2. Для того чтобы эта программа
была эффективной, она должна пользоваться доверием и со стороны врача,
и со стороны пациента, и выявление дисплазии должно побуждать их к активным
действиям.
3. Колоноскопическое обследование
тяжело переносимая и дорогостоящая процедура.
4. Прежде чем прибегать
к каким-либо активным мерам при обнаружении дисплазии, необходимо получить
консультацию у опытного патолога.
18. Насколько опасны внекишечные
проявления неспецифического язвенного колита?
Так называемые малые внекишечные
проявления неспецифического язвенного колита (афтозный стоматит, периферические
артралгии, узловатая эритема) встречаются достаточно часто (в 20-50 % случаев)
и, как правило, не требуют какого-либо другого лечения, кроме того, которое
проводится по поводу основного заболевания. К так называемым большим внекишечным
проявлениям неспецифического язвенного колита относятся сакроилеит, анкилозирующий
спондилит, поражения глаз (увеит и эписклерит), гангренозная пиодермия
и склерозирующий холангит. Сакроилеит обнаруживают при рентгенографии примерно
у 10 % пациентов с неспецифическим язвенным колитом. Нередко он может протекать
бессимптомно, и приблизительно у 1-2 % пациентов он прогрессирует в спондилит.
Спондилит на 3-5 % чаще встречается у пациентов, страдающих воспалительными
заболеваниями кишки, и при этом часто можно обнаружить в крови HLA-B27
лимфоцитарный антиген. Активность сакроилеита и спондилита при этом обычно
не связана с обострениями неспецифического язвенного колита.
Поражение глаз и гангренозная
пиодермия встречаются редко, примерно у 2 % пациентов с неспецифическим
язвенным колитом. Увеит проявляется болью, фотофобией, замутнением зрения
(ощущение пелены перед глазами) и требует немедленного вмешательства для
предотвращения рубцевания и падения зрения. У эписклерита обычно более
доброкачественное течение и он хорошо поддается местной терапии кортикостероидными
гормонами. Гангренозная пиодермия наблюдается примерно у 1-2 % пациентов
с неспецифическим язвенным колитом, лечению поддается с большим трудом
и, как правило, не зависит от активности колита.
Склерозирующий холангит
у пациентов с неспецифическим язвенным колитом также не связан с тяжестью
и обширностью поражения кишки. Нередко прогрессирующая печеночная недостаточность,
вызванная склерозирующим холангитом, наблюдается у пациентов с минимальными
проявлениями колита или даже развивается после колэктомии. Это заболевание
встречается примерно у 5 % американцев и может поражать любой участок желчевыводящей
системы от внутридольковых желчных протоков и до общего желчного протока.
Склерозирующий холангит занимает второе место среди заболеваний, приводящих
к ортотопической трансплантации печени в США, и нередко при этом не существует
других эффективных консервативных и оперативных методов лечения этого заболевания.
19. Какую роль в лечении
пациентов с неспецифическим язвенным колитом играет диетотерапия?
Пациенты с панколитом часто
страдают от недостаточного питания, что выражается в снижении массы тела,
гипоальбуминемии и анемии. При неспецифическом язвенном колите происходит
значительная потеря сывороточного белка и гемоглобина через воспаленную
стенку кишки. Уменьшение приема пищи объясняется анорексией, болями в животе
и диареей. Однако в отличие от болезни Крона, при которой для достижения
ремиссии заболевания показаны парентеральное и энтеральное питание, при
неспецифическом язвенном колите не удалось выявить положительного эффекта
при применении тотального парентерального питания или элементной диеты.
Тем не менее адекватное питание пациентов с неспецифическим язвенным колитом
очень важно, особенно для растущих детей, которым необходим излишек калорий
для поддержания роста организма, компенсации и восстановления нарушенных
функций организма, страдающих в результате длительно протекающего заболевания.
Для этой цели часто с хорошим эффектом используют дополнительное питание
в ночное время через назогастральный зонд.
Пациенты с неспецифическим
язвенным колитом часто задают вопрос о том, какой диеты им лучше всего
придерживаться при их заболевании. К сожалению, никаких специальных рекомендаций
относительно питания таких пациентов не существует, кроме исключения из
рациона пациентов с недостаточностью лактазы молока и молочных продуктов.
Пациентам, страдающим диареей, не следует употреблять продукты с послабляющим
действием, такие как кофеин, алкоголь, красный перец, свежие вишни, сливы
и чернослив. Пациенты, страдающие запорами и активным проктитом, могут
добавлять в рацион отруби.
20. Какова роль стресса
в развитии обострения неспецифического язвенного колита?
Другой вопрос, который часто
задают пациенты с неспецифическим язвенным колитом: "Что в моей жизни может
провоцировать обострения заболевания?" Несмотря на десятки проведенных
исследований, не было выявлено четкой взаимосвязи между активностью заболевания,
образом жизни, наличием стрессовых ситуаций и личностными качествами пациентов.
Исследования не смогли выявить преобладания каких-либо определенных психических
черт или расстройств у лиц, страдающих неспецифическим язвенным колитом,
по сравнению с пациентами, страдающими внекишечными заболеваниями. Большинство
пациентов с неспецифическим язвенным колитом и их врачей верят в то, что
обострение заболевания связано по времени с психоэмоциональным стрессом.
Однако мы не считаем, что для пациентов полезно верить в то, что стрессовые
ситуации имеют отношение к развитию у них обострений заболевания. Мы думаем,
что углубленное психиатрическое исследование эмоциональ-